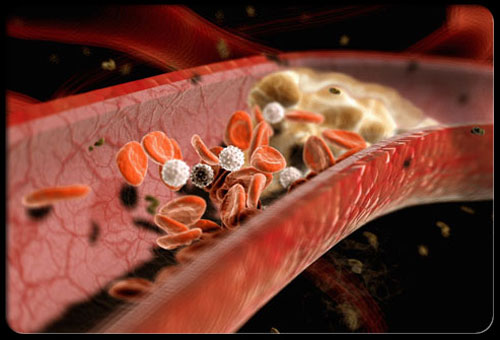
 Bệnh tim mạch vẫn là nguyên nhân hàng đầu gây tử vong và bệnh tật ở Hoa Kỳ, trong đó bệnh mạch vành (CAD) là nguyên nhân gây tử vong lớn nhất. Rối loạn chuyển hóa lipid là một yếu tố chính trong sự phát triển của CAD và các dạng xơ vữa động mạch khác; những người có mức cholesterol toàn phần cao (≥240 mg / dL) có nguy cơ mắc bệnh tim gấp đôi. Khoảng 100 triệu người trưởng thành ở Hoa Kỳ có mức cholesterol > 200 mg / dL (giới hạn cao), và gần 74 triệu người có LDL-C ở mức cao. Người trưởng thành> 20 tuổi nên kiểm tra cholesterol ít nhất 5 năm 1 lần.
Bệnh tim mạch vẫn là nguyên nhân hàng đầu gây tử vong và bệnh tật ở Hoa Kỳ, trong đó bệnh mạch vành (CAD) là nguyên nhân gây tử vong lớn nhất. Rối loạn chuyển hóa lipid là một yếu tố chính trong sự phát triển của CAD và các dạng xơ vữa động mạch khác; những người có mức cholesterol toàn phần cao (≥240 mg / dL) có nguy cơ mắc bệnh tim gấp đôi. Khoảng 100 triệu người trưởng thành ở Hoa Kỳ có mức cholesterol > 200 mg / dL (giới hạn cao), và gần 74 triệu người có LDL-C ở mức cao. Người trưởng thành> 20 tuổi nên kiểm tra cholesterol ít nhất 5 năm 1 lần.
Hướng dẫn điều trị
Có rất nhiều liệu pháp dược lý để điều trị chứng rối loạn lipid máu, bao gồm các chất ức chế HMG-CoA reductase hay statins, chất ức chế hấp thu cholesterol, niacin, chất ức chế acid mật, fibrates và axit béo omega-3; tuy nhiên, statin là chỉ định đầu tay. Năm 2013, Trường Đại học Tim mạch Hoa Kỳ (ACC) và Hiệp hội Tim mạch Hoa Kỳ (AHA) đã đưa ra hướng dẫn điều trị cho bệnh rối loạn lipd máu. Thay vì cung cấp các chỉ tiêu cholesterol cụ thể, hướng dẫn hiện nay tập trung vào mức độ điều trị statin ở bốn nhóm khác nhau (Bảng 1). Sự thay đổi này trong điều trị có thể làm tăng số người lớn có thể dùng statins lên đến 12,8 triệu. Các khuyến cáo của Hiệp hội Lipid Quốc gia được đưa ra trong năm 2014 cung cấp các mục tiêu về cholesterol lipoprotein không mật độ cao (non- HDL-C), nhưng cũng giống như hướng dẫn của ACC / AHA, việc điều trị tập trung vào các statins vẫn là thuốc chính được lựa chọn.
| Hướng dẫn của ACC/AHA 2013 đều trị Tăng Cholesterol máu | |
| Nhóm | Khuyến cáo |
| Bệnh tim mạch do xơ vữa động mạch trên lâm sàng(ASCVD) | <=75 tuổi: statin tích cực
>75 tuổi hoặc không dung nạp với statin tích cực: dùng statin mức độ trung bình |
| LDL-C>=190mg/dl | Statin tích cực ( dùng Statin mức độ trung bình nếu không dung nạp) |
| ĐTĐ, tuổi 40-75 và LDL-C 70-189mg/dl | Nguy cơ 10 năm ASCVD <7.5%: statin mức độ trung bình
Nguy cơ 10 năm ASCVD>=7.5%: statin tích cực |
| Người trưởng thành 40-75tuổi với LDL-C 70-189mg/dl và nguy cơ ASCVD >=7.5% | Statin mức độ trung bình |
Các thuốc OTC
Tỏi: Tỏi đã được sử dụng như một tác nhân chữa bệnh trong hàng ngàn năm nay. Ngày nay, nhiều người sử dụng tỏi vì lợi ích cho tim mạch của nó, như là giảm huyết áp và cholesterol. Tỏi chứa axit amin alliin. Khi bị nghiền nát, alliin được chuyển thành allicin, một chất ức chế tổng hợp cholesterol; tuy nhiên, các nghiên cứu lâm sàng đã cho thấy kết quả không thống nhất. Trong các phân tích tổng hợp các nghiên cứu, tỏi đã cho thấy cải thiện mức triglyceride và cholesterol toàn phần, nhưng không có ảnh hưởng đến LDL-C hoặc HDL-C. Tuy nhiên, phân tích meta lại cho thấy tỏi có tác dụng có lợi trên cholesterol trong huyết thanh và LDL-C, giảm mỗi lần 17 ± 6 mg/dL và 9 ± 6 mg/dL tương ứng. Tác dụng này sẽ nhận được nếu sử dụng tỏi ít nhất là 2 tháng. Các kết quả cho thấy những lợi ích của tỏi đối với cholesterol có thể chỉ trong 1 thời gian ngắn, không có lợi ích đáng kể sau 6 tháng.
Tỏi có một số tác dụng phụ và tương tác thuốc. Các tác dụng phụ thường gặp nhất gồm hôi miệng và mùi cơ thể, buồn nôn ở dạ dày và ợ nóng. Tỏi có tác dụng chống kết tập tiểu cầu và có thể làm tăng nguy cơ chảy máu cho bệnh nhân. Bệnh nhân đang dùng thuốc chống đông máu và thuốc chống kết tập tiểu cầu nên được cảnh báo về nguy cơ tiềm ẩn này.12-17
Đỏ bừng do Niacin là một rào cản lớn đối với việc sử dụng thuốc; tác dụng này làm hạn chế việc sử dụng niacin và đạt đến liều điều trị. Hầu hết các bệnh nhân sẽ bị đỏ bừng, thường nặng hơn khi bắt đầu điều trị, nhưng thường giảm xuống khi tiếp tục sử dụng. Bệnh nhân dùng niacin giải phóng nhanh phải được cho biết để tăng liều dần, dùng nó với bữa ăn, và dùng thử aspirin để giảm thiểu sự xuất hiện đỏ bừng.
Các acid béo omega-3 là một trong các sản thiên nhiên được sử dụng thường xuyên nhất ở người trưởng thành, lượng tiêu thụ tăng gần 10 trong thập kỉ qua. Các acid béo omega-3 bao gồm: ALA, EPA, DHA. Trong đó dạng được nghiên cứu nhiều nhất là EPA và DHA. Chúng được chứng minh là có hiệu quả trong việc làm giảm Triglyceride huyết tương lên đến 50%. Tuy nhiên DHA có thể làm tăng LDL-C và HDL-C.
Hiện có hơn 400 sản phẩm OTC trên thị trường như là nguồn cung cấp dầu cá omega-3 cho bữa ăn. Các sản phẩm này không chỉ chứa EPA và DHA mà còn chứa các chất béo bão hoà, vitamin tan trong dầuvà cholesterol. Hàm lượng dầu cá thay đổi khác nhua đối với EPA và DHA (20->80%). AHA khuyến cáo 2-4g/ngày EPA+DHA để làm giảm triglycerid. Nếu bệnh nhân sử dung >3g/ngày cần được sự giám sát của bác sĩ. Trung bình, bệnh nhân cần phải uống 11,2 lần dùng một ngày (1 đến 3 viên / lần dùng) để đạt được liều cao khuyến cáo. Nhiều bệnh nhân sẽ gặp khó khăn với gánh nặng thuốc cao này; họ nên nói chuyện với bác sĩ của họ về một sản phẩm omega-3 theo toa.
Tóm lại, những sản phẩm này hầu như dung nạp tốt. Tác dụng phụ phổ biến bao gồm rối loạn tiêu hoá, tiêu chảy và. Nhiều bệnh nhân có thể thấy khó chịu do mùi vị cá gặp phải khi sử dụng liều cao.
Có thể khuyên bệnh nhân sử dụng dạng bao tan trong ruột hoặc vi nang để giảm điều này. Tác dụng khác liên quan đến omega-3 là chảy máu quá mức. Bệnh nhân đang sử dụng thuốc chống đông hoặc thuốc chống kết tập tiểu cầu cần phải thận trọng khi sử dụng acid béo omega-3.
Gạo nấm men đỏ (RYR) : được sản xuất bằng cách lên men bia từ gạo trắng. Người Trung Quốc có phong tục sử dụng loại sản phẩm này như là chất bảo vệ thực phẩm và chất màu thực phẩm và còn để làm rượu gạo. Sản phẩm lên men này chứa 1 nhóm các hợp chất gọi là monacholín, là chất có tác dụng ức chế tổng hợp Cholesterol qua ức chế enzym HMG-CoA reductase. Một trong số các monacholin là monacholin K, là 1 thuốc được FDA chấp thuân- lovastatin. Các thử nghiệm lâm sàng đã chứng minh có sự giảm đáng kể Cholesterol toàn phần, LDL-C và TG, tăng HDL-C. Tuy nhiên, FDA đã quyết định bất cứ sản phẩm nào chứa nhiều hơn 1 lượng vét của monacholin K đều không được bán một cách hợp pháp với vai trò thực phẩm bổ sung cho bữa ăn.
Có rất nhiều chế phẩm OTC chứa RYR mà chưa biết chắc chắn rằng những thuốc này có tác dụng hạ Cholesterol không. Để tránh bị kiểm tra, các nhà sản xuất thường không ghi hàm lượng monacholin trên sản phẩm của họ. Một điều quan tâm là không có 1 tiêu chuẩn nào giữa các nhà sản xuất. Nếu sản phẩm lên men không đúng cách sẽ tạo ra cinitrin, 1 chất độc thần kinh. Nhiều nghiên cứu đã phân tích các sản phẩm RYR khác nhau và chỉ ra rằng có sự thay đổi lớn về hàm lượng monacolin và citrinin. Một số sản phẩm, nếu ăn vào theo liều hàng ngày, sẽ cung cấp tương đương với 20,5 mg lovastatin mỗi ngày.Đây có thể là một mối lo ngại, đặc biệt nếu bệnh nhân đang dùng statin hoặc thuốc có thể làm tăng nguy cơ các phản ứng phụ liên quan đến cơ. Các sản phẩm này không nên được khuyến cáo cho đến khi đươc chấp thuân bởi FDA và tiêu chuẩn hoá sản phẩm đã được thực hiện để đảm bảo sự tương đương của các thành phần hoạt chất và hạn chế các sản phẩm phụ có hại.
Chất xơ hòa tan: Việc sử dụng các sợi hòa tan, như yến mạch, psyllium, pectin, và guar gum, liên quan đến việc làm giảm cholesterol toàn phần và LDL-C. Sợi xơ Psyllium dường như là một trong những loại sợi hòa tan có hiệu quả nhất với ít tác dụng phụ nhất. Tiêu thụ 7 đến 10 g chất xơ mỗi ngày chỉ ra được là giảm mức cholesterol toàn phần từ 4% xuống 15% và mức LDL-C 6% đến 18% . Mặc dù hầu hết bệnh nhân sẽ cần giảm liều lớn hơn so với những gì đơn trị liệu có thể cung cấp, điều này có lẽ tốt nhất khi được sử dụng kết hợp với các liệu pháp khác. Lượng khẩu phần ăn hàng ngày được đề nghị là 25 đến 38g mỗi ngày; hầu hết mọi người chỉ tiêu tốn khoảng một nửa lượng đó. Ví dụ về thực phẩm giàu chất xơ bao gồm ngũ cốc nguyên hạt, yến mạch, trái cây và rau cải. Chất bổ sung chất xơ có thể hữu ích cho những bệnh nhân gặp khó khăn trong việc đạt được mục tiêu hàng ngày này. Dược sĩ cần phải đảm bảo rằng họ đang đề nghị các chất bổ sung chất xơ có chứa chất xơ dẻo nhớt, chất xơ dạng gel, mặc dù có một số dữ liệu cho thấy inulin có thể có lợi trong việc làm giảm mức cholesterol. Tác dụng ngoại ý liên quan đến chất bổ sung chất xơ gồm có khó chịu đường tiêu hóa, đầy hơi, tiêu chảy, táo bón. Lượng chất xơ nên được tăng dần và dùng với nhiều nước. Bệnh nhân cũng nên được cho biết để bổ sung chất xơ riêng biệt từ các loại thuốc khác ít nhất là 2 giờ để tránh tương tác thuốc có thể
Kết luận:
Bệnh rối loạn lipid máu là một tình trạng phổ biến ảnh hưởng đến hơn 100 triệu bệnh nhân, có thể tăng gấp đôi nguy cơ phát triển bệnh tim mạch. Vì vậy, nhiều người đang tìm cách thay thế để làm giảm mức cholesterol. Dược sĩ có thể đóng một vai trò quan trọng trong quá trình này bằng cách giáo dục bệnh nhân và giúp họ đưa ra các quyết định sáng suốt về việc sử dụng các dạng bổ sung có sẵn khác nhau.
THÔNG TIN CHO BỆNH NHÂN
Về Cholesterol
Cholesterol tăng cao là một trong những yếu tố nguy cơ phổ biến dẫn đến các bệnh về tim, đau tim, đột quỵ. Bạn có thể giảm mức cholesterol và nguy cơ mắc các bệnh tim mạch qua việc kết hợp giữa một lối sống lành mạnh và sử dụng thuốc (kê đơn và không kê đơn).
Cholesterol là gì?
Cholesterol là chất cần thiết để duy trì sức khỏe. Nó xuất phát từ hai nguồn: nội sinh và ngoại sinh (thực phẩm: thịt gia cầm, và các sản phẩm từ sữa). Lượng cholesterol quá cao có thể làm tăng nguy cơ mắc bệnh về tim.
Sự khác biệt giữa Cholesterol “Tốt” và “xấu” là gì?
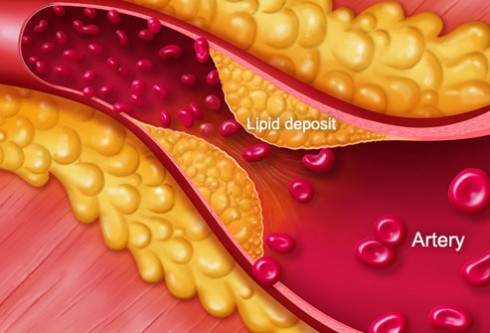
Cholesterol “xấu”, còn được gọi là lipoprotein tỉ trọng thấp (LDL), sẽ tích tụ và làm hẹp các thành động mạch. Điều này làm chậm lưu thông máu. Nếu các mảng tích tụ này bị vỡ ra sẽ hình thành cục máu đông làm ngăn chặn dòng chảy của máu, gây ra cơn đau tim.
Cholesterol “Tốt”, còn được gọi là lipoprotein tỉ trọng cao (HDL), giúp bảo vệ chúng ta khỏi các cơn đau tim và đột quỵ. Loại này mang cholesterol xấu ra khỏi các động mạch.
Cholesterol “bình thường” là gì ?
Những người từ 20 tuổi trở lên nên kiểm tra mức cholesterol của mình ít nhất 1 lần/5 năm. Xét nghiệm máu nên được thực hiện sau khi nhịn ăn từ 9 đến 12 giờ.
Mức cholesterol toàn phần bình thường là <200 mg / dL. Nếu mức cholesterol 240 mg / dL trở lên được coi là cao. Mức LDL càng thấp càng tốt và mục tiêu dưới 130 mg / dL, và <100 mg / dL là tối ưu. Đối với HDL thì ngược lại, càng cao càng tốt. Mức HDL <40 mg / dL là một yếu tố nguy cơ chính gây ra bệnh về tim. Để giúp giảm nguy cơ này mức HDL cần đạt được là 60 mg / dL hoặc cao hơn.
Làm thế nào để có thể cải thiện chỉ số Cholesterol ?
Ăn uống lành mạnh, duy trì cân nặng khỏe mạnh và hoạt động thể chất là cách để cải thiện chỉ số cholesterol.
Nên ăn gì? Nên tránh những thức ăn nào?
Duy trì một chế độ ăn uống lành mạnh có thể giúp làm giảm cholesterol. Nên ăn nhiều trái cây và rau củ; ngũ cốc; các sản phẩm sữa ít béo, 1% hoặc ít chất béo; thịt gia cầm (không ăn da và thịt nạc); các loại cá như cá hồi, cá ngừ (phần thịt trắng) và cá mòicác loại quả, hạt đậu không chứa muối.
Nên tránh chế độ ăn giàu cholesterol, chất béo bão hòa và chất béo dạng trans, bao gồm những thực phẩm có hàm lượng natri cao; đồ uống ngọt hoặc đồ có đường; các loại thịt đỏ, béo hay thịt chế biến; các sản phẩm sữa béo; các sản phẩm nướng có chất béo bão hòa và trans (ví dụ: bánh ngọt, bánh quy); chất béo hoặc thức ăn chiên nhiều dầu bão hòa.
Cần lưu ý?
Lưu ý để làm giảm cholesterol, nên nói chuyện với bác sĩ trước khi bắt đầu. Các chất bổ sung có lợi bao gồm: niacin phóng thích trung nhanh, axit béo omega-3 / dầu cá và chất xơ hòa tan (psyllium). Tránh kết hợp với gạo nấm men đỏ, tỏi, niacin phóng thích chậm, no-flush niacin và niacinamide. Chưa có bằng chứng xác nhận hiệu quả của việc sử dụng các chất bổ sung này trong việc làm giảm cholesterol hoặc có liên quan đến tổn thương gan.
Nếu có thắc mắc, hãy tham khảo ý kiến dược sĩ của bạn.
Nhóm dịch: SVD3. Phạm Thị Bích Hiền, Võ Thị Quỳnh Nhi – SVD4. Phan Thị Thu Thảo
Nguồn: https://www.uspharmacist.com/article/otc-supplements-for-the-management-of-high-cholesterol